کرونا در برابر هانتا / ۵ تفاوت کلیدی که باید بدانید
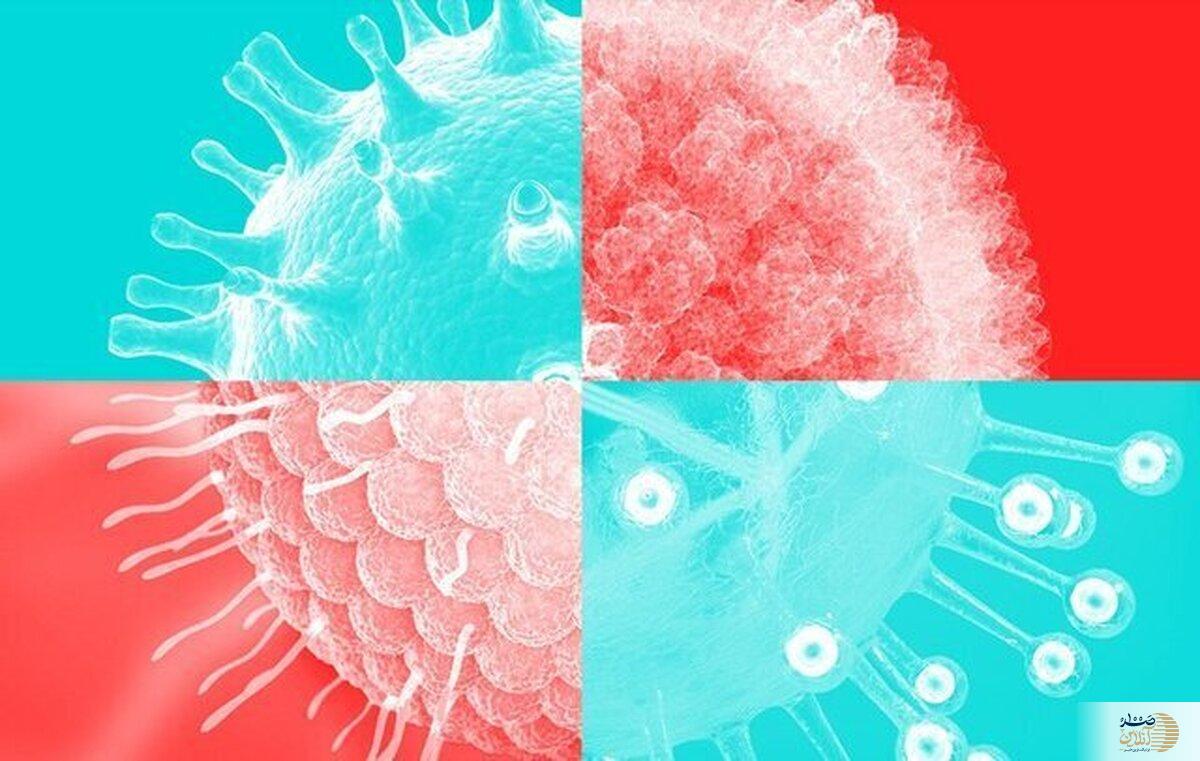
به گزارش صد آنلاین ، ویروسهای کرونا دارای یک پروتئین خاردار برجسته هستند که از سطح آنها بیرون زده و ظاهری شبیه تاج به آنها میبخشد. در مقابل، هانتاویروسها دارای پوستهای متشکل از قلابهایی به نام گلیکوپروتئین هستند که الگویی شبکهای شکل را تشکیل میدهند. گلیکوپروتئین مولکولی است که ترکیبی از پروتئین و قند میباشد.
این تفاوت ساختاری در درجه نخست، دلیل اصلی قدرت سرایت بالای کروناویروسها در مقایسه با هانتاویروسهاست؛ به طوری که بیشتر انواع هانتاویروس به هیچ وجه واگیردار نیستند. پروتئین اسپایک (خاردار) در کروناویروس، بخشی از ویروس است که به آن اجازه میدهد خود را به سلولهای انسانی متصل کند.
سلولهای انسان ساختارهای پروتئینی ریزی به نام گیرندههای ACE2 دارند که میتوانند به عنوان ایستگاههای اتصال برای برخی ویروسها عمل کنند. پروتئین اسپایک کروناویروس به گونهای تکامل یافته است که به راحتی به گیرندههای ACE2 متصل میشود. این گیرندهها به وفور در دستگاه تنفسی فوقانی از جمله بینی و گلو وجود دارند.
کروناویروس میتواند به آسانی در حین اتصال به این گیرندهها تکثیر شده و نسخههای متعددی از خود بسازد که با سرفه یا عطسه از بدن خارج میشوند. این فرآیند میتواند قطرات ریز یا آئروسلهای حاوی ویروس را در هوا آزاد کند. فرد دیگری که در نزدیکی قرار دارد با استنشاق این ذرات، ویروس را وارد بینی، گلو و ریههای خود کرده و دچار عفونت میشود.
از سوی دیگر، گلیکوپروتئینهای موجود در ساختار هانتاویروس به گیرندههای ACE2 متصل نمیشوند، بلکه به «اینتگرینهای β3» میچسبند. اینتگرینهای β3 پروتئینهای گیرندهای هستند که در سلولهای انسانی یافت میشوند و برخلاف گیرندههای ACE2، در عمق ریهها و روی پوشش داخلی رگهای خونی قرار دارند.
در نتیجه، هانتاویروسها در درجه اول دستگاه تنفسی تحتانی و دیواره رگهای خونی را آلوده کرده و باعث نشت مایعات و بیماری جدی در آن نواحی میشوند. بنابراین اگر فرد آلوده به هانتاویروس عطسه یا سرفه کند، قطرات او ممکن است حاوی مقادیر کمی ویروس باشد - که این موضوع توضیح میدهد چرا شیوع این ویروس از انسان به انسان نادر است.
تفاوت دوم این است که کروناویروس یک ویروس RNA با اصطلاح «حس-مثبت» (positive-sense) محسوب میشود. این بدان معناست که پس از ورود به بدن میزبان انسانی، بلافاصله فرآیند تکثیر خود را آغاز میکند. در حالی که هانتاویروسها ویروسهای RNA از نوع «حس-منفی» (negative-sense) هستند و پیش از شروع تکثیر، باید یک مرحله اضافی را طی کنند تا به ویروس حس-مثبت تبدیل شوند.
همچنین کروناویروس دوره نهفتگی کوتاهی، میان دو تا ۱۴ روز، دارد که امکان شیوع سریع را فراهم میکند. اما هانتاویروسها دوره نهفتگی طولانیتری، بین یک تا هشت هفته، دارند که به نوبه خود سرعت انتقال را کاهش میدهد.
به گزارش الجزیره، پزشکان میگویند در حالی که کروناویروس معمولاً در افراد سالم بهتر کنترل میشود، هانتاویروسها میتوانند عفونتهای شدیدتری در افراد جوان و سالم ایجاد کنند.
اگر یک هانتاویروس بتواند مجاری تنفسی فوقانی را آلوده کند، خروج آن از بدن به صورت قطرات ریز هنگام تنفس، صحبت کردن، سرفه یا عطسه آسانتر میشود. از آنجا که سویه «آند» (Andes) یکی از معدود هانتاویروسهایی است که قابلیت انتقال از انسان به انسان در آن مستند شده، ممکن است گونهای باشد که امکان عفونت مجاری تنفسی فوقانی را فراهم میکند.
هانتاویروس از نوع آند احتمالاً با سایر هانتاویروسها متفاوت است زیرا به دلیل بار ویروسی بالای سیستمیک، میتواند مجاری تنفسی فوقانی را آلوده کند، هرچند این اتفاق در حال حاضر نادر به شمار میرود./انتخاب